
По случай 4 февруари, Световният ден за борба с рака, ви представяме статията на The Conversation за настоящето и бъдещето на имунотерапията като ефективен път за борба с опасната болест.
Автори на статията са Балвин Каур (Balveen Kaur) и Правин Каумайа (Pravin Kaumaya), професори от Комплексния онкологичен център към Държавния университет на Охайо, САЩ (Ohio State University).
Имунната система на хората е мощна и сложна. Тя е в състояние почти безкрайно да намира и унищожава неканените гости, макар и на цената на над 30 трилиона клетки от здравото тяло.
За съжаление заразените с рак клетки са в състояние да възпират и усилват сигналите „разпознай и игнорирай ме” на здравите клетки, което им позволява да избегнат разкриване от имунната система. В резултат заразените клетки нарастват необезпокоявани като унищожават нормалното физиологично функциониране на тъканите и органите.
Благодарение на нови познания на връзките между рака и имунната система, изследователите са разкрили нови методи на използване на пълния потенциал на природните защити на тялото или т.нар. имунотерапия.
При клиничните опити са постигнати техники на имунотерапия, които обучават имунната система да разпознава и атакува рака като враг. Единият от начините е чрез лекарства, които подпомагат имунната система да открива и унищожава раковите клетки. Другият е чрез ваксини, при които модифицирани вируси да атакуват туморните клетки и да пазят от новото им завръщане.
Резултатите от тестовите опити са обещаващи тези нови „оръжия” да донесат надежда, че ракът може да бъде победен окончателно.
Овладяване на имунната система
Когато външните/чуждите клетки като вирусите и бактериите заразят тялото, имунната система веднага започва да действа. Тя произвежда антитела, които се свързват с протеини, наречени антигени на повърхността на външните клетки. В повечето случаи това е достатъчно, за да неутрализира нарушителя. В други случаи антителата се свързват с антигените и отбелязват клетката за разрушение чрез Т-клетки.
Раковите клетки също произвеждат антигени. Но въпреки че тези клетки не са здрави и щяха да бъдат маркирани за унищожение, антителата не се свързват с техните антигени и имунната система не ги разрушава. Причината за това е, че раковите клетки еволюират да превземат нормалните защитни барикади в имунната система и така да останат защитени от премахване. Едновременно с това те отслабват имунните клетки. Това им позволява да растат необезпокоявани, да развиват кръвни съдове и да атакуват други тъкани.
Имунотерапиите могат да „образоват” имунната система да произвежда антитела, които да се свързват с антигените на раковите клетки и така да блокират тяхното разрастване или да ги маркират за разпознаване и унищожение от имунните клетки.
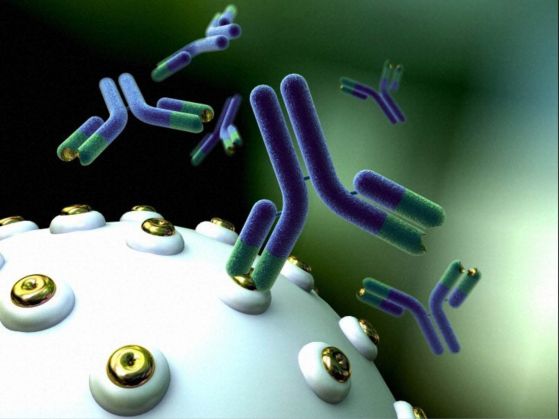 Моноклонални антитела, които се свързват с антигени на клетъчната повърхност. Илюстрация: Anna Tanczos. Wellcome Images , CC BY-NC-ND
Моноклонални антитела, които се свързват с антигени на клетъчната повърхност. Илюстрация: Anna Tanczos. Wellcome Images , CC BY-NC-ND
Използване на лекарства за стимулиране на имунната система
Една от обещаващите групи лекарства за имунотерапия е лабораторно произведени моноклонални антитела. Те могат да се свързват с антигените на рака и да ги отбелязват за елиминиране. Например trastuzumab (Herceptin) е моноклонално антитяло, което се свързва с HER 2 - Човешки епидермален рецептор за растежен фактор, откривани в изобилие в едни от най-смъртоносните ракови образувания в гърдите.
В допълнение към антигените повърхността на раковите клетки също имат „нормални” протеини. Те са в състояние да накарат имунната система да „замлъкне” и да възпрат Т-клетките да унищожат рака. Моноклоналните антитела могат да разпознаят тези „нормални” протеини и да ги блокират.
Тези лекарства обаче не винаги са добро лечение и придружено от цена от над 100 000 долара могат да бъдат непосилни за пациентите и техните семейства.
Другият вариант е употребата на ваксини, които да предизвикат същия процес на активизиране на имунната система. Става дума за това, че ваксинацията или имунизацията с внимателно разработени синтетични протеини могат да обучи имунната система да разпознава антигените на рака, ефективно да ваксинира пациента срещу рак с години напред. И лечението би коствало по-малко от 1000 долара на пациент.
Има няколко подхода в процес на разработка, като ваксината срещу HER-2 рак на гърдата, навлязла във втора фаза на клиничните изпитания.
Подобни ваксини могат да бъдат снабдени с бариерни инхибитори, които да създадат още по-благоприятна среда Т-клетките да вършат своята работа. Подходът подражава на резултатите на моноклоналните антитела, но с много по-директна и ефективна техника. Вместо да получават антитела, пациентите сами ги произвеждат чрез ваксинационния процес.
Употреба на ваксини за борба с рака
По време на проучванията терминално болни пациенти са развили антитела срещу рака в телата си чрез ваксини. 10 от 24 пациенти или 41% участващи в експеримента са се борили толкова добре със своя рак, че да удължат живота си с шест месеца.
Един от пациентите е оцелял над три години. Надеждата на учените е, че с ранното поставяне на ваксината по време на лечението на раково болните, преди имунната система да бъде нарушена от химиотерапия и радиация, ефектите ще бъдат дори още по-задоволителни.
До момента лечението не показва признаци на токсичност или дори минимални странични ефекти.
Освобождаване на вирусна армия
Най-важният извод от експериментите обаче се явява това, че вирусите могат да бъдат обучени да атакуват рака с двойна изгода. Първо тези вируси, наречени онколитични вируси, могат директно да нападат туморните клетки, а после могат масово да се репродуцират в заразените клетки като ги карат да се пукат. Последващото туморно унищожение ангажира имунните клетки на тялото, които вече могат да разпознаят раковите клетки и да ги атакуват с всяко възможно средство, което имат в своя арсенал.
Също както с имунотерапевтичните ваксини, терапията с онколитични вируси може да създаде дълготрайна, здрава защита, която да обучава имунната система да атакува рака с месеци, дори години.
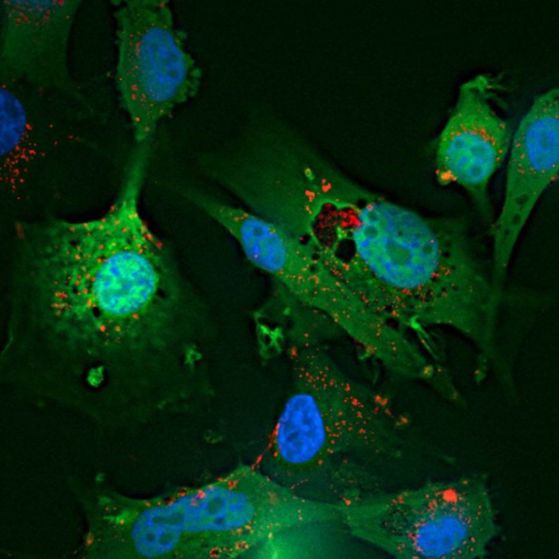 Глиобластомни клетки в култура. Илюстрация: Alex Gray. Wellcome Images, CC BY-NC-ND
Глиобластомни клетки в култура. Илюстрация: Alex Gray. Wellcome Images, CC BY-NC-ND
Настоящите експерименти по използване на онколитичните вируси напредват в три категории на лечение – вирус, лекарство срещу рак и имунотерапия срещу смъртоносната форма на рак на мозъка, наречена глиобластом. Лекарството bortezomib, което намалява растежа на тумора и увеличава действието на радиацията и химиотерапията, се свързва с модифицирания онколитичен херпес симплекс вирус и имунотерапия, която в случая е вливане на имунни клетки.
В проучването bortezomib и модифицираният херпес вирус разрушават туморните клетки чрез процес наречен некроптоза. Това води до освобождаване на възбуждащи молекули, които пренасочват усилията на имунните клетки за борба с рака към разпознаване и изкореняване на раковата заплаха.
Бъдещето на имунотерапията
С подобрението на имунотерапиите, те ще стават все по-ефективни. Но има и ограничения. Имунотерапията не винаги е решение. Пациентите реагират различно на различните лечения и някои форми на рак могат изобщо да не се поддадат на това лечение. Разпознаването на специфичните промени в тъканите, които могат да бъдат наблюдавани, наречени биомаркери, за да се предскаже кои пациенти биха реагирали на дадено лечение ще бъде ключово за бъдещите персонализирани терапии. Технологиите в момента освен това са ограничени в произвеждането на големи количества ваксини или в създаването на онколитични вируси в големи концентрации.
Най-голямото предизвикателство във вирусо- и имунотерапията е да се премине тази опасна пропаст в обучаване на добрите клетки да унищожават лошите без да има потенциална токсичност, която да стане смъртоносна и да разруши доброкачествените клетки.
____
Автори:
Balveen Kaur
Professor, OSU Comprehensive Cancer Center, The Ohio State University
Pravin Kaumaya
Professor, OSU Comprehensive Cancer Center, The Ohio State University
Тази статия е публикувана първоначално от The Conversation под лиценз Creative Commons. Прочетете оригиналната статия.
















Коментари
Моля, регистрирайте се от TУК!
Ако вече имате регистрация, натиснете ТУК!
Няма коментари към тази новина !
Последни коментари
dolivo
Как „зеленото побутване“ стимулира устойчивите избори на хората
helper68
Натурални суперколайдери: Черните дупки могат да се използват ускорители на частици
dolivo
Учени възпроизвеждат сияйното египетско синьо, озарявало гробниците на фараоните
dolivo
Революция в залесяването: Японски дронове с изкуствен интелект засаждат дръвчета 10 пъти по-бързо от хората