

–°–∞–Љ–Њ—Г–±–Є–є—Б—В–≤–µ–љ–Є –Љ–Є—Б–ї–Є, вАЮ—Б—В—А–∞—Е–Њ–≤–µ, –њ–Њ–і–Њ–±–љ–Є –љ–∞ –њ–∞—А–∞–љ–Њ—ПвАЬ, –і–µ–ї—О–Ј–Є–Є –Є вАЮ–Љ–Њ–Ј—К—З–љ–∞ –Љ—К–≥–ї–∞вАЬ —Б–∞ –Є–і–µ–љ—В–Є—Д–Є—Ж–Є—А–∞–љ–Є –њ—А–Є —В—А–Є–Љ–∞ —О–љ–Њ—И–Є, –Ї–Њ–Є—В–Њ —Б–∞ –Є–Љ–∞–ї–Є –ї–µ–Ї –Є–ї–Є –∞—Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ–љ COVID-19. –°–µ–≥–∞ –љ–Њ–≤–Њ –њ—А–Њ—Г—З–≤–∞–љ–µ –љ–∞ —В–µ—Е–љ–Є—В–µ –Є–Љ—Г–љ–љ–Є –Њ—В–≥–Њ–≤–Њ—А–Є –Є–і–µ–љ—В–Є—Д–Є—Ж–Є—А–∞ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–µ–љ –Љ–µ—Е–∞–љ–Є–Ј—К–Љ,¬†–Ј–∞—А–∞–і–Є –Ї–Њ–є—В–Њ —Б–µ –њ–Њ—П–≤—П–≤–∞—В —В–µ–Ј–Є —Б–Є–Љ–њ—В–Њ–Љ–Є.
–Я—А–Њ—Г—З–≤–∞–љ–µ—В–Њ, –≤–Њ–і–µ–љ–Њ –Њ—В –Є–Ј—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є –Њ—В –Ъ–∞–ї–Є—Д–Њ—А–љ–Є–є—Б–Ї–Є—П —Г–љ–Є–≤–µ—А—Б–Є—В–µ—В, –°–∞–љ –§—А–∞–љ—Ж–Є—Б–Ї–Њ (UCSF), –µ –њ—К—А–≤–Њ—В–Њ, –Ї–Њ–µ—В–Њ —А–∞–Ј–≥–ї–µ–ґ–і–∞ –∞–љ—В–Є–љ–µ–≤—А–∞–ї–љ–Є—В–µ –∞–љ—В–Є—В–µ–ї–∞ - –∞–љ—В–Є—В–µ–ї–∞ "–њ—А–µ–і–∞—В–µ–ї–Є", –Ї–Њ–Є—В–Њ –Љ–Њ–≥–∞—В –і–∞ –∞—В–∞–Ї—Г–≤–∞—В –Љ–Њ–Ј—К—З–љ–∞—В–∞ —В—К–Ї–∞–љ - –њ—А–Є –њ–µ–і–Є–∞—В—А–Є—З–љ–Є –њ–∞—Ж–Є–µ–љ—В–Є, –Ї–Њ–Є—В–Њ —Б–∞ –±–Є–ї–Є –Ј–∞—А–∞–Ј–µ–љ–Є —Б SARS -CoV-2.
–Ч–∞ –њ–µ—А–Є–Њ–і –Њ—В –њ–µ—В –Љ–µ—Б–µ—Ж–∞ –њ—А–µ–Ј 2020 –≥. –Њ–±—Й–Њ 18 –і–µ—Ж–∞ –Є —В–Є–є–љ–µ–є–і–ґ—К—А–Є —Б–∞ –±–Є–ї–Є —Е–Њ—Б–њ–Є—В–∞–ї–Є–Ј–Є—А–∞–љ–Є —Б –њ–Њ—В–≤—К—А–і–µ–љ COVID –≤ –і–µ—В—Б–Ї–∞—В–∞ –±–Њ–ї–љ–Є—Ж–∞ UCSF Benioff –≤ –°–∞–љ –§—А–∞–љ—Ж–Є—Б–Ї–Њ —Б–њ–Њ—А–µ–і –њ—А–Њ—Г—З–≤–∞–љ–µ—В–Њ, –њ—Г–±–ї–Є–Ї—Г–≤–∞–љ–Њ –≤ JAMA Neurology –љ–∞ 25 –Њ–Ї—В–Њ–Љ–≤—А–Є 2021 –≥. –Ґ–µ –≤–Ї–ї—О—З–≤–∞—В —В—А–Є–Љ–∞—В–∞ –њ–∞—Ж–Є–µ–љ—В–Є –≤ –њ—А–Њ—Г—З–≤–∞–љ–µ—В–Њ, –Ї–Њ–Є—В–Њ —Б–∞ –±–Є–ї–Є –њ–Њ–і–ї–Њ–ґ–µ–љ–Є –љ–∞ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–љ–Є –Њ—Ж–µ–љ–Ї–Є.
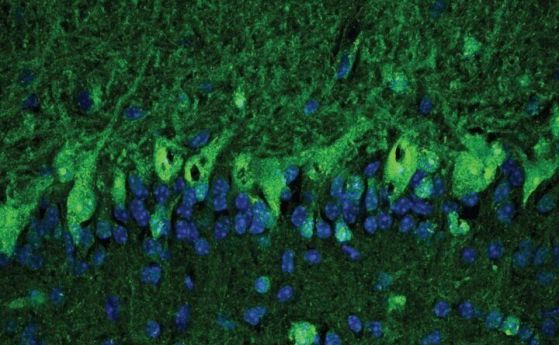
–Ш–Ј—Б–ї–µ–і–≤–∞–љ–∞ –µ —Ж–µ—А–µ–±—А–Њ—Б–њ–Є–љ–∞–ї–љ–∞—В–∞ —В–µ—З–љ–Њ—Б—В –љ–∞ –њ–∞—Ж–Є–µ–љ—В–Є—В–µ, –њ–Њ–ї—Г—З–µ–љ–∞ —З—А–µ–Ј –ї—Г–Љ–±–∞–ї–љ–∞ –њ—Г–љ–Ї—Ж–Є—П, –Є –Є–Ј—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є—В–µ —Г—Б—В–∞–љ–Њ–≤—П–≤–∞—В, —З–µ –і–≤–∞–Љ–∞ –Њ—В –њ–∞—Ж–Є–µ–љ—В–Є—В–µ, –Є –і–≤–∞–Љ–∞—В–∞ —Б–∞ –Є–Љ–∞–ї–Є –∞–љ–∞–Љ–љ–µ–Ј–∞ –Ј–∞ –љ–µ—Г—В–Њ—З–љ–µ–љ–∞ –і–µ–њ—А–µ—Б–Є—П –Є/–Є–ї–Є —В—А–µ–≤–Њ–ґ–љ–Њ—Б—В, —Б–∞ –Є–Љ–∞–ї–Є –∞–љ—В–Є—В–µ–ї–∞, –њ–Њ–Ї–∞–Ј–≤–∞—Й–Є, —З–µ SARS-CoV-2 –Љ–Њ–ґ–µ –і–∞ –µ –љ–∞—Е–ї—Г–ї –≤ —Ж–µ–љ—В—А–∞–ї–љ–∞—В–∞ –љ–µ—А–≤–љ–∞ —Б–Є—Б—В–µ–Љ–∞. –°—К—Й–Є—В–µ –њ–∞—Ж–Є–µ–љ—В–Є, –Ї–Њ–Є—В–Њ —Б–∞ –Є–Љ–∞–ї–Є –ї–µ–Ї/–∞—Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ–љ COVID, –∞ —Б—К—Й–Њ —Б–∞ –Є–Љ–∞–ї–Є –∞–љ—В–Є–љ–µ–≤—А–∞–ї–љ–Є –∞–љ—В–Є—В–µ–ї–∞ –≤ —Ж–µ—А–µ–±—А–Њ—Б–њ–Є–љ–∞–ї–љ–∞—В–∞ —Б–Є —В–µ—З–љ–Њ—Б—В, –Ї–Њ–Є—В–Њ —Б–∞ –Є–і–µ–љ—В–Є—Д–Є—Ж–Є—А–∞–љ–Є —З—А–µ–Ј –Є–Љ—Г–љ–Њ–Њ—Ж–≤–µ—В—П–≤–∞–љ–µ –љ–∞ –Љ–Њ–Ј—К—З–љ–∞—В–∞ —В—К–Ї–∞–љ. –Ґ–Њ–≤–∞ –њ—А–µ–і–њ–Њ–ї–∞–≥–∞, —З–µ –Є–Љ—Г–љ–љ–∞—В–∞ —Б–Є—Б—В–µ–Љ–∞ –Є–Ј–ї–Є–Ј–∞ –Њ—В –Ї–Њ–љ—В—А–Њ–ї, –њ–Њ–≥—А–µ—И–љ–Њ –љ–∞—Б–Њ—З–≤–∞–є–Ї–Є —Б–µ –Ї—К–Љ –Љ–Њ–Ј—К–Ї–∞ –≤–Љ–µ—Б—В–Њ –Ї—К–Љ –Є–љ—Д–µ–Ї—Ж–Є–Њ–Ј–љ–Є—В–µ –Љ–Є–Ї—А–Њ–±–Є.
–Я–∞—А–∞–ї–µ–ї–љ–Є –∞–≤—В–Њ–∞–љ—В–Є—В–µ–ї–∞ –њ—А–Є –≤—К–Ј—А–∞—Б—В–љ–Є —Б –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–љ–Є —Б–Є–Љ–њ—В–Њ–Љ–Є
–Ш–Ј—Б–ї–µ–і–≤–∞–љ–µ—В–Њ —Б–ї–µ–і–≤–∞ –њ—А–Њ—Г—З–≤–∞–љ–µ –љ–∞¬†–Ъ–∞–ї–Є—Д–Њ—А–љ–Є–є—Б–Ї–Є—П —Г–љ–Є–≤–µ—А—Б–Є—В–µ—В, –°–∞–љ –§—А–∞–љ—Ж–Є—Б–Ї–Њ, —Б—К–≤–Љ–µ—Б—В–љ–Њ —Б –£–љ–Є–≤–µ—А—Б–Є—В–µ—В–∞ –Щ–µ–є–ї, –њ—Г–±–ї–Є–Ї—Г–≤–∞–љ–Њ –љ–∞ 18 –Љ–∞–є 2021 –≥. –≤ Cell Reports Medicine, –Ї–Њ–µ—В–Њ —Б—К—Й–Њ –Њ—В–Ї—А–Є–≤–∞ –≤–Є—Б–Њ–Ї–Њ –љ–Є–≤–Њ –љ–∞ –∞–≤—В–Њ–∞–љ—В–Є—В–µ–ї–∞ –≤ –≥—А—К–±–љ–∞—З–љ–Њ-–Љ–Њ–Ј—К—З–љ–∞—В–∞ —В–µ—З–љ–Њ—Б—В –љ–∞ –≤—К–Ј—А–∞—Б—В–љ–Є –њ–∞—Ж–Є–µ–љ—В–Є —Б –Њ—Б—В—К—А COVID, –Ї–Њ–Є—В–Њ –Є–Љ–∞—В –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–љ–Є —Б–Є–Љ–њ—В–Њ–Љ–Є, –≤–Ї–ї—О—З–Є—В–µ–ї–љ–Њ –љ–µ–њ—А–µ–Њ–і–Њ–ї–Є–Љ–Є –≥–ї–∞–≤–Њ–±–Њ–ї–Є—П, –≥—К—А—З–Њ–≤–µ –Є –Ј–∞–≥—Г–±–∞ –љ–∞ –Њ–±–Њ–љ—П–љ–Є–µ.
вАЮ–Ґ–≤—К—А–і–µ —А–∞–љ–Њ –µ –і–∞ —Б–µ –Ї–∞–ґ–µ –і–∞–ї–Є COVID –µ —З–µ—Б—В–Њ —Б—А–µ—Й–∞–љ –Ј–∞–і–µ–є—Б—В–≤–∞—Й —Д–∞–Ї—В–Њ—А –Ј–∞ –љ–µ–≤—А–Њ–њ—Б–Є—Е–Є–∞—В—А–Є—З–љ–Є –Ј–∞–±–Њ–ї—П–≤–∞–љ–Є—П, –љ–Њ –Є–Ј–≥–ї–µ–ґ–і–∞, —З–µ –µ –Љ–Њ—Й–µ–љ –Ј–∞–і–µ–є—Б—В–≤–∞—Й —Д–∞–Ї—В–Њ—А –Ј–∞ —А–∞–Ј–≤–Є—В–Є–µ—В–Њ –љ–∞ –∞–≤—В–Њ–∞–љ—В–Є—В–µ–ї–∞вАЬ, –Ј–∞—П–≤—П–≤–∞ —Б—К–∞–≤—В–Њ—А—К—В –і-—А –°–∞–Љ—О–µ–ї –Я–ї–µ–Ј—К—А (Samuel Pleasure) –Њ—В –Њ—В–і–µ–ї–µ–љ–Є–µ—В–Њ –њ–Њ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—П –љ–∞ UCSF –Є –љ–∞ UCSF Weill Institute. вАЮ–Я–Њ–љ–∞—Б—В–Њ—П—Й–µ–Љ –µ –љ–∞–њ—К–ї–љ–Њ –љ–µ–Є–Ј–≤–µ—Б—В–љ–Њ –і–∞–ї–Є –њ–∞—Ж–Є–µ–љ—В–Є—В–µ, –њ—А–µ–і—А–∞–Ј–њ–Њ–ї–Њ–ґ–µ–љ–Є –Ї—К–Љ –љ–µ–≤—А–Њ–њ—Б–Є—Е–Є–∞—В—А–Є—З–љ–Є –Ј–∞–±–Њ–ї—П–≤–∞–љ–Є—П, —Б–∞ –њ–Њ-—Б–Ї–ї–Њ–љ–љ–Є –і–∞ —А–∞–Ј–≤–Є—П—В –≤–ї–Њ—И–µ–љ–Є —Б–Є–Љ–њ—В–Њ–Љ–Є —Б–ї–µ–і COVID, –Є–ї–Є –і–∞–ї–Є –Є–љ—Д–µ–Ї—Ж–Є—П—В–∞ —Б COVID –Љ–Њ–ґ–µ –і–∞ –і–µ–є—Б—В–≤–∞ –Ї–∞—В–Њ –љ–µ–Ј–∞–≤–Є—Б–Є–Љ —В—А–Є–≥–µ—А".
вАЮ–£—Б–Є–ї–Є—П—В–∞ –Ј–∞ –Є–і–µ–љ—В–Є—Д–Є—Ж–Є—А–∞–љ–µ –љ–∞ –∞–≤—В–Њ–∞–љ—В–Є—В–µ–ї–∞ –≤ –њ–∞—Ж–Є–µ–љ—В–Є —Б –њ–Њ–і–Њ–±–љ–Є –љ–µ–≤—А–Њ–њ—Б–Є—Е–Є–∞—В—А–Є—З–љ–Є —Б–Є–Љ–њ—В–Њ–Љ–Є, –і–Њ—Б–µ–≥–∞ —Б–∞ —Б–µ –њ—А–Њ–≤–∞–ї–Є–ї–Є, –Ї–Њ–Љ–µ–љ—В–Є—А–∞ —Б—К–∞–≤—В–Њ—А—К—В –Ъ—А–Є—Б—В–Њ—Д—К—А –С–∞—А—В–ї–Є (Christopher Bartley), –і–Њ–Ї—В–Њ—А –њ–Њ –Љ–µ–і–Є—Ж–Є–љ–∞, –Њ—В –Њ—В–і–µ–ї–µ–љ–Є–µ—В–Њ –њ–Њ –њ—Б–Є—Е–Є–∞—В—А–Є—П –љ–∞ UCSF –Є –Њ—В UCSF Weill Institute. "–Ґ–µ–Ј–Є –∞–≤—В–Њ–∞–љ—В–Є—В–µ–ї–∞ –Љ–Њ–ґ–µ –і–∞ —Б–∞ –љ–∞–є-–Ї–ї–Є–љ–Є—З–љ–Њ –Ј–љ–∞—З–Є–Љ–Є –Ї–∞—В–Њ –Љ–∞—А–Ї–µ—А–Є –Ј–∞ –Є–Љ—Г–љ–љ–∞ –і–Є—Б—А–µ–≥—Г–ї–∞—Ж–Є—П, –љ–Њ –љ–µ –Њ—В–Ї—А–Є—Е–Љ–µ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—Б—В–≤–∞, —З–µ —В–µ –≤—Б—К—Й–љ–Њ—Б—В –њ—А–Є—З–Є–љ—П–≤–∞—В —Б–Є–Љ–њ—В–Њ–Љ–Є—В–µ –љ–∞ –њ–∞—Ж–Є–µ–љ—В–Є—В–µ. –°—К—Б —Б–Є–≥—Г—А–љ–Њ—Б—В –Є–Љ–∞ –Њ—Й–µ —А–∞–±–Њ—В–∞, –Ї–Њ—П—В–Њ —В—А—П–±–≤–∞ –і–∞ —Б–µ —Б–≤—К—А—И–Є –≤ —В–∞–Ј–Є –Њ–±–ї–∞—Б—В".
вАЮ–Ч–∞ —А–∞–Ј–ї–Є–Ї–∞ –Њ—В –њ–Њ–≤–µ—З–µ—В–Њ –њ—Б–Є—Е–Є–∞—В—А–Є—З–љ–Є –њ—А–µ–Ј–µ–љ—В–∞—Ж–Є–Є, —В—А–Є–Љ–∞—В–∞ –њ–∞—Ж–Є–µ–љ—В–Є –≤ –њ—А–Њ—Г—З–≤–∞–љ–µ—В–Њ –љ–∞ UCSF —Б–∞ –Є–Љ–∞–ї–Є —Б–Є–Љ–њ—В–Њ–Љ–Є —Б –≤–љ–µ–Ј–∞–њ–љ–∞ –њ–Њ—П–≤–∞ –Є –±—К—А–Ј–∞ –њ—А–Њ–≥—А–µ—Б–Є—П, –Ї–Њ–µ—В–Њ –њ—А–µ–і—Б—В–∞–≤–ї—П–≤–∞ –Ј–љ–∞—З–Є—В–µ–ї–љ–∞ –њ—А–Њ–Љ—П–љ–∞ —Б–њ—А—П–Љ–Њ –Є–Ј—Е–Њ–і–љ–Є—В–µ –Є–Љ –ї–Є–љ–Є–Є, –Њ–±—П—Б–љ—П–≤–∞ —Б—К–∞–≤—В–Њ—А—К—В –Ъ–ї–µ—А –Ф–ґ–Њ–љ—Б (Claire Johns), –і-—А –Њ—В –Ї–∞—В–µ–і—А–∞—В–∞ –њ–Њ –њ–µ–і–Є–∞—В—А–Є—П –љ–∞ UCSF. вАЮ–Я–∞—Ж–Є–µ–љ—В–Є—В–µ —Б–∞ –Є–Љ–∞–ї–Є –Ј–љ–∞—З–Є—В–µ–ї–љ–Є –љ–µ–≤—А–Њ–њ—Б–Є—Е–Є–∞—В—А–Є—З–љ–Є –њ—А–Њ—П–≤–Є –≤—К–њ—А–µ–Ї–Є –ї–µ–Ї–Є—В–µ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Є —Б–Є–Љ–њ—В–Њ–Љ–Є, –Ї–Њ–µ—В–Њ –њ—А–µ–і–њ–Њ–ї–∞–≥–∞ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–љ–Є –Ї—А–∞—В–Ї–Њ—Б—А–Њ—З–љ–Є –Є –і—К–ї–≥–Њ—Б—А–Њ—З–љ–Є –µ—Д–µ–Ї—В–Є –љ–∞ COVID".
–°–ї–µ–і —Б–µ–і–Љ–Є—Ж–Є —Е–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є—П –Є –њ—А–Њ–і—К–ї–ґ–∞–≤–∞—Й–Є –њ—Б–Є—Е–Є–∞—В—А–Є—З–љ–Є –ї–µ–Ї–∞—А—Б—В–≤–∞, –і–≤–∞–Љ–∞—В–∞ –њ–∞—Ж–Є–µ–љ—В–Є, —З–Є—П—В–Њ —Ж–µ—А–µ–±—А–Њ—Б–њ–Є–љ–∞–ї–љ–∞ —В–µ—З–љ–Њ—Б—В –µ –±–Є–ї–∞ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї–љ–∞ –Ј–∞ –∞–љ—В–Є—В–µ–ї–∞ –љ–∞ SARS-CoV-2 –Є –∞–љ—В–Є–љ–µ–≤—А–∞–ї–љ–Є –∞–љ—В–Є—В–µ–ї–∞, —Б–∞ –ї–µ–Ї—Г–≤–∞–љ–Є —Б –Є–љ—В—А–∞–≤–µ–љ–Њ–Ј–µ–љ –Є–Љ—Г–љ–Њ–≥–ї–Њ–±—Г–ї–Є–љ, –Є–Љ—Г–љ–Њ–Љ–Њ–і—Г–ї–Є—А–∞—Й–∞ —В–µ—А–∞–њ–Є—П, –Ї–Њ—П—В–Њ –Њ–≥—А–∞–љ–Є—З–∞–≤–∞ –≤—К–Ј–њ–∞–ї–µ–љ–Є–µ—В–Њ –њ—А–Є –∞–≤—В–Њ–Є–Љ—Г–љ–љ–Є –Ј–∞–±–Њ–ї—П–≤–∞–љ–Є—П. –Я–µ—В –і–љ–Є –њ–Њ-–Ї—К—Б–љ–Њ –њ—К—А–≤–Є—П—В –њ–∞—Ж–Є–µ–љ—В –Є–Љ–∞ вАЮ–њ–Њ-–Њ—А–≥–∞–љ–Є–Ј–Є—А–∞–љ–Є –Љ–Є—Б–ї–Є, –љ–∞–Љ–∞–ї–µ–љ–∞ –њ–∞—А–∞–љ–Њ—П –Є –њ–Њ–і–Њ–±—А–µ–љ–Њ –Њ—Б—К–Ј–љ–∞–≤–∞–љ–µвАЬ.
–£—Б—В–∞–љ–Њ–≤–µ–љ–Њ –µ —Б—К—Й–Њ, —З–µ —В–Њ–Ј–Є –њ–∞—Ж–Є–µ–љ—В –Є–Љ–∞ –∞–≤—В–Њ–∞–љ—В–Є—В–µ–ї–∞, –љ–∞—Б–Њ—З–µ–љ–Є –Ї—К–Љ –њ—А–Њ—В–µ–Є–љ–∞ TCF4, –Ї–Њ–є—В–Њ –µ –≥–µ–љ–µ—В–Є—З–љ–Њ –Ј–∞–Љ–µ—Б–µ–љ –≤ –љ—П–Ї–Њ–Є —Б–ї—Г—З–∞–Є –љ–∞ —И–Є–Ј–Њ—Д—А–µ–љ–Є—П. –Т—К–њ—А–µ–Ї–Є —В–Њ–≤–∞, "–љ–µ –Ј–љ–∞–µ–Љ, –і–∞–ї–Є –∞–љ—В–Є—В–µ–ї–∞—В–∞ –≤—Б—К—Й–љ–Њ—Б—В –њ—А–µ—З–∞—В –љ–∞ —Д—Г–љ–Ї—Ж–Є—П—В–∞ –љ–∞ –њ—А–Њ—В–µ–Є–љ–∞", –Ј–∞—П–≤—П–≤–∞ —Б—К–∞–≤—В–Њ—А—К—В –Ь–∞–є–Ї—К–ї –£–Є–ї—Б—К–љ (Michael R. Wilson), –і-—А –Њ—В –Ї–∞—В–µ–і—А–∞—В–∞ –њ–Њ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—П –љ–∞ UCSF –Є –Њ—В UCSF Weill Institute, –Њ—В–±–µ–ї—П–Ј–≤–∞–є–Ї–Є, —З–µ –і–Є–∞–≥–љ–Њ–Ј–∞—В–∞ —И–Є–Ј–Њ—Д—А–µ–љ–Є—П—В–∞ —Б–µ –Њ—Б–љ–Њ–≤–∞–≤–∞ –љ–∞¬†–љ–∞–±–Њ—А –Њ—В —Б–Є–Љ–њ—В–Њ–Љ–Є, –∞ –љ–µ –љ–∞ —Б–њ–µ—Ж–Є—Д–Є—З–µ–љ –±–Є–Њ–Љ–∞—А–Ї–µ—А.
–Т—В–Њ—А–Є—П—В –њ–∞—Ж–Є–µ–љ—В –Є–Ј–≥–ї–µ–ґ–і–∞ –Є–Љ–∞¬†—Г–Љ–µ—А–µ–љ –Њ—В–≥–Њ–≤–Њ—А –љ–∞ –Є–Љ—Г–љ–Њ—В–µ—А–∞–њ–Є—П—В–∞ –Ј–∞ –њ–Њ–і–Њ–±—А—П–≤–∞–љ–µ –љ–∞ –Ї–Њ–≥–љ–Є—В–Є–≤–љ–Є—В–µ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –Є —А–∞–±–Њ—В–љ–∞—В–∞ –њ–∞–Љ–µ—В, –љ–Њ –њ—А–Њ–і—К–ї–ґ–∞–≤–∞ –і–∞ –Є–Љ–∞ вАЮ–љ–∞—А—Г—И–µ–љ–Њ –љ–∞—Б—В—А–Њ–µ–љ–Є–µ –Є –Ї–Њ–≥–љ–Є—В–Є–≤–љ–Є —Б–Є–Љ–њ—В–Њ–Љ–ЄвАЬ —И–µ—Б—В –Љ–µ—Б–µ—Ж–∞ –њ–Њ-–Ї—К—Б–љ–Њ. –Ґ—А–µ—В–Є—П—В –њ–∞—Ж–Є–µ–љ—В, –Ї–Њ–є—В–Њ –љ—П–Љ–∞ –њ—Б–Є—Е–Є–∞—В—А–Є—З–љ–∞ –∞–љ–∞–Љ–љ–µ–Ј–∞ –Є –љ—П–Љ–∞ –љ–Є—В–Њ –∞–љ—В–Є—В–µ–ї–∞ –Ї—К–Љ SARS-CoV-2, –љ–Є—В–Њ –∞–љ—В–Є–љ–µ–≤—А–∞–ї–љ–Є –∞–љ—В–Є—В–µ–ї–∞ –≤ —Ж–µ—А–µ–±—А–Њ—Б–њ–Є–љ–∞–ї–љ–∞—В–∞ —В–µ—З–љ–Њ—Б—В, —Б–µ –≤—К–Ј—Б—В–∞–љ–Њ–≤—П–≤–∞ –љ–∞–њ—К–ї–љ–Њ —Б –њ—Б–Є—Е–Є–∞—В—А–Є—З–љ–Є –ї–µ–Ї–∞—А—Б—В–≤–∞. –°–Є–Љ–њ—В–Њ–Љ–Є—В–µ –Љ—Г –≤ –Ї—А–∞–є–љ–∞ —Б–Љ–µ—В–Ї–∞ —Б–∞ —Б–µ –і—К–ї–ґ–∞–ї–Є –љ–∞ —Г–њ–Њ—В—А–µ–±–∞—В–∞ –љ–∞ –љ–∞—А–Ї–Њ—В–Є—Ж–Є –Ј–∞ —А–∞–Ј–≤–ї–µ—З–µ–љ–Є–µ.
–Ш–Љ—Г–љ–Њ—В–µ—А–∞–њ–Є—П—В–∞ –њ—А–µ–і–Є–Ј–≤–Є–Ї–≤–∞ –±—К—А–Ј–∞ —А–µ–∞–Ї—Ж–Є—П –њ—А–Є –≤—К–Ј—А–∞—Б—В–љ–Є —Б –њ—Б–Є—Е–Њ–Ј–∞
–Я–Њ-–і—А–∞–Љ–∞—В–Є—З–µ–љ –Њ—В–≥–Њ–≤–Њ—А –µ –і–Њ–Ї–ї–∞–і–≤–∞–љ –≤ —Б–ї—Г—З–∞–Є –Њ—В –Щ–µ–є–ї –Є UCSF, –њ—Г–±–ї–Є–Ї—Г–≤–∞–љ –≤¬†Biological Psychiatry, –љ–∞ 9 –∞–њ—А–Є–ї 2021 –≥., –Ї–Њ–є—В–Њ –і–Њ–Ї—Г–Љ–µ–љ—В–Є—А–∞ 30-–≥–Њ–і–Є—И–µ–љ –њ–∞—Ж–Є–µ–љ—В —Б –ї–µ–Ї–Њ —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ–љ COVID, –Ї–Њ–є—В–Њ –µ –њ—А–Є–µ—В –≤ —Б–њ–µ—И–љ–Њ—В–Њ –Њ—В–і–µ–ї–µ–љ–Є–µ –љ–∞ –±–Њ–ї–љ–Є—Ж–∞—В–∞ —Б –і–µ–ї—О–Ј–Є–Є, –Є–Ј–±–ї–Є—Ж–Є –љ–∞ –љ–∞—Б–Є–ї–Є–µ, —Е–Є–њ–µ—А—В—А–µ–≤–Њ–ґ–љ–Њ—Б—В –Є –њ–∞—А–∞–љ–Њ—П. –°–ї–µ–і –Ї–∞—В–Њ –љ–µ¬†—Б–µ –њ–Њ—Б—В–Є–≥–∞ —В—А–∞–є–љ–∞ —А–µ–Љ–Є—Б–Є—П —Б –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–љ–Є –ї–µ–Ї–∞—А—Б—В–≤–∞, —В–Њ–є –µ –і–Є–∞–≥–љ–Њ—Б—В–Є—Ж–Є—А–∞–љ —Б –≤—К–Ј–Љ–Њ–ґ–љ–∞ "–∞–≤—В–Њ–Є–Љ—Г–љ–љ–Њ-–Љ–µ–і–Є–Є—А–∞–љ–∞ –њ—Б–Є—Е–Њ–Ј–∞" –Є –µ –ї–µ–Ї—Г–≤–∞–љ —Б –Є–љ—В—А–∞–≤–µ–љ–Њ–Ј–µ–љ –Є–Љ—Г–љ–Њ–≥–ї–Њ–±—Г–ї–Є–љ. –°–Є–Љ–њ—В–Њ–Љ–Є—В–µ –Љ—Г —Б–µ –њ–Њ–і–Њ–±—А—П–≤–∞—В —Б–ї–µ–і –њ—К—А–≤–Є—П –і–µ–љ –Њ—В –ї–µ—З–µ–љ–Є–µ—В–Њ –Є –≤ –Ї—А–∞–є–љ–∞ —Б–Љ–µ—В–Ї–∞ –µ –Є–Ј–њ–Є—Б–∞–љ –±–µ–Ј –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–љ–Є –ї–µ–Ї–∞—А—Б—В–≤–∞.
"–Э–µ –Љ–Њ–ґ–µ–Љ –і–∞ –Ї–∞–ґ–µ–Љ, –≤—К–Ј –Њ—Б–љ–Њ–≤–∞ –љ–∞ —В–Њ–ї–Ї–Њ–≤–∞ –Њ–≥—А–∞–љ–Є—З–µ–љ –±—А–Њ–є –њ–∞—Ж–Є–µ–љ—В–Є, –і–∞–ї–Є –Є–Љ—Г–љ–Њ—В–µ—А–∞–њ–Є—П—В–∞ –µ –Є–Ј–Є–≥—А–∞–ї–∞ –љ—П–Ї–∞–Ї–≤–∞ —А–Њ–ї—П –≤ –Ї–ї–Є–љ–Є—З–љ–Є—П —Е–Њ–і –љ–∞ –њ–∞—Ж–Є–µ–љ—В–Є—В–µ", –њ—А–µ–і—Г–њ—А–µ–ґ–і–∞–≤–∞ –£–Є–ї—Б—К–љ. вАЮ–Т —Б–ї—Г—З–∞–Є—В–µ –љ–∞ –і–≤–∞–Љ–∞—В–∞ –њ–∞—Ж–Є–µ–љ—В–Є¬†–Њ—В UCSF –љ–µ –Љ–Њ–ґ–µ–Љ –і–∞ –Є–Ј–Ї–ї—О—З–Є–Љ, —З–µ —В–µ —Б–∞ —Б–µ –њ–Њ–і–Њ–±—А–Є–ї–Є –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –Є–Љ—Г–љ–Њ—В–µ—А–∞–њ–Є—П—В–∞, –њ–Њ—А–∞–і–Є –µ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ—В–Њ –ї–µ—З–µ–љ–Є–µ —Б –њ—Б–Є—Е–Є–∞—В—А–Є—З–љ–Є –ї–µ–Ї–∞—А—Б—В–≤–∞ –Є–ї–Є –Є–Ј–Љ–Є–љ–∞–ї–Њ—В–Њ –≤—А–µ–Љ–µ.
–Э–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В —В–Њ–≤–∞, –Є–Ј—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є—В–µ —Б–∞ –љ–∞ –Љ–љ–µ–љ–Є–µ, —З–µ –µ –Љ–∞–ї–Ї–Њ –≤–µ—А–Њ—П—В–љ–Њ –і–∞ –µ –Є–Љ–∞–ї–Њ –≤–µ—З–µ —Б—К—Й–µ—Б—В–≤—Г–≤–∞—Й–Є –∞–≤—В–Њ–∞–љ—В–Є—В–µ–ї–∞ –Є —В–µ –њ–Њ—Б–Њ—З–≤–∞—В –і—А—Г–≥–Є —А–∞–Ј—Б—В—А–Њ–є—Б—В–≤–∞ —Б –њ—Б–Є—Е–Є–∞—В—А–Є—З–љ–Є —Б–Є–Љ–њ—В–Њ–Љ–Є, –Ї–∞—В–Њ –∞–љ—В–Є-NMDAR –µ–љ—Ж–µ—Д–∞–ї–Є—В–љ–Є—П —Б–Є–љ–і—А–Њ–Љ, –Ї–Њ–Є—В–Њ —Б–µ –њ—А–Є—З–Є–љ—П–≤–∞—В –Њ—В –∞–љ—В–Є–љ–µ–≤—А–∞–ї–љ–Є –∞–љ—В–Є—В–µ–ї–∞ –Є –Њ—В–≥–Њ–≤–∞—А—П—В –љ–∞ –ї–µ—З–µ–љ–Є–µ, –љ–∞—Б–Њ—З–µ–љ–Њ –Ї—К–Љ —В–µ–Ј–Є –Є–Ј–Љ–∞–Љ–љ–Є –∞–љ—В–Є—В–µ–ї–∞.
–Ш–Ј—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є—В–µ —Б–Љ—П—В–∞—В, —З–µ –µ –Њ–њ—А–∞–≤–і–∞–љ–Њ –і–Њ–њ—К–ї–љ–Є—В–µ–ї–љ–Њ –њ—А–Њ—Г—З–≤–∞–љ–µ, –≤—К–њ—А–µ–Ї–Є —З–µ –і-—А –Я–ї–µ–Ј—К—А –Њ—В–±–µ–ї—П–Ј–≤–∞, —З–µ –µ–і–љ–∞ –њ—А–µ—З–Ї–∞ –Ј–∞ —А–∞–Ј—И–Є—А—П–≤–∞–љ–µ—В–Њ –љ–∞ —В–Њ–≤–∞ –Є–Ј—Б–ї–µ–і–≤–∞–љ–µ –µ –љ–µ–і–Њ—Б—В–Є–≥—К—В –љ–∞ –њ—А–Њ–±–Є –Њ—В —Ж–µ—А–µ–±—А–Њ—Б–њ–Є–љ–∞–ї–љ–∞ —В–µ—З–љ–Њ—Б—В –Њ—В –њ–µ–і–Є–∞—В—А–Є—З–љ–Є –њ–∞—Ж–Є–µ–љ—В–Є. вАЮ–Э–µ –Љ–Њ–ґ–µ–Љ –і–∞ –њ—А–Њ—Г—З–≤–∞–Љ–µ –Љ–љ–Њ–≥–Њ —З–µ—Б—В–Њ –њ—А–Є –і–µ—Ж–∞¬†—Ж–µ—А–µ–±—А–Њ—Б–њ–Є–љ–∞–ї–љ–∞ —В–µ—З–љ–Њ—Б—ВвАЬ, –њ—А–Є–Ј–љ–∞–≤–∞ –Є–Ј—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—П—В. вАЮ–Ф–µ—Ж–∞—В–∞ —Б COVID –Љ–љ–Њ–≥–Њ —А—П–і–Ї–Њ —Б–∞ —В–Њ–ї–Ї–Њ–≤–∞ –±–Њ–ї–љ–Є, –Ј–∞ –і–∞ –Њ–њ—А–∞–≤–і–∞—П—В –ї—Г–Љ–±–∞–ї–љ–∞ –њ—Г–љ–Ї—Ж–Є—П, –∞ –і–µ—Ж–∞—В–∞, –Ї–Њ–Є—В–Њ —Б–∞ –Љ–љ–Њ–≥–Њ –±–Њ–ї–љ–Є –Њ—В –Љ—Г–ї—В–Є—Б–Є—Б—В–µ–Љ–љ–Њ –≤—К–Ј–њ–∞–ї–Є—В–µ–ї–љ–Њ –Ј–∞–±–Њ–ї—П–≤–∞–љ–µ, –Њ–±–Є–Ї–љ–Њ–≤–µ–љ–Њ –љ—П–Љ–∞—В –Ї–Њ–љ–Ї—А–µ—В–љ–∞ –њ—А–Є—З–Є–љ–∞ –і–∞ –Є–Љ —Б–µ –Є–Ј–≤—К—А—И–Є —В–∞–Ї–∞–≤–∞".
–Ь–µ–ґ–і—Г–≤—А–µ–Љ–µ–љ–љ–Њ –љ–∞—А–∞—Б—В–≤–∞—Й–Є—В–µ –Є–Ј—Б–ї–µ–і–≤–∞–љ–Є—П –њ–Њ–Ї–∞–Ј–≤–∞—В, —З–µ COVID —Г–≤–µ–ї–Є—З–∞–≤–∞ —А–Є—Б–Ї–∞ –Њ—В –њ—Б–Є—Е–Є–∞—В—А–Є—З–љ–Є –Є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–љ–Є –µ—Д–µ–Ї—В–Є. –Я—А–Њ—Г—З–≤–∞–љ–µ –Њ—В –Т–µ–ї–Є–Ї–Њ–±—А–Є—В–∞–љ–Є—П, –њ—Г–±–ї–Є–Ї—Г–≤–∞–љ–Њ –њ–Њ-—А–∞–љ–Њ —В–∞–Ј–Є –≥–Њ–і–Є–љ–∞, —Г—Б—В–∞–љ–Њ–≤–Є, —З–µ –Њ—В –њ—А–Є–±–ї–Є–Ј–Є—В–µ–ї–љ–Њ 250 000 –њ–∞—Ж–Є–µ–љ—В–Є —Б COVID –љ–∞ –≤—К–Ј—А–∞—Б—В –љ–∞–і 10 –≥–Њ–і–Є–љ–Є, –Њ—З–∞–Ї–≤–∞–љ–∞—В–∞ —З–µ—Б—В–Њ—В–∞ –љ–∞ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–љ–∞ –Є–ї–Є –њ—Б–Є—Е–Є–∞—В—А–Є—З–љ–∞ –і–Є–∞–≥–љ–Њ–Ј–∞ –њ—А–µ–Ј —Б–ї–µ–і–≤–∞—Й–Є—В–µ —И–µ—Б—В –Љ–µ—Б–µ—Ж–∞ –µ 34 –њ—А–Њ—Ж–µ–љ—В–∞, –Ї–∞—В–Њ 13 –њ—А–Њ—Ж–µ–љ—В–∞ —Б–∞ –њ–Њ–ї—Г—З–Є–ї–Є –њ—К—А–≤–∞—В–∞ —Б–Є —В–∞–Ї–∞–≤–∞ –і–Є–∞–≥–љ–Њ–Ј–∞.
–°–њ—А–∞–≤–Ї–∞:
Christopher M. Bartley et al, AntiвАУSARS-CoV-2 and Autoantibody Profiles in the Cerebrospinal Fluid of 3 Teenaged Patients With COVID-19 and Subacute Neuropsychiatric Symptoms, JAMA Neurol. (2021). DOI: 10.1001/jamaneurol.2021.3821
Eric Song et al, Divergent and self-reactive immune responses in the CNS of COVID-19 patients with neurological symptoms, Cell Reports Medicine (2021). DOI: 10.1016/j.xcrm.2021.100288
–Ш–Ј—В–Њ—З–љ–Є–Ї:¬†Three teens with COVID-19 developed sudden severe psychiatric symptoms. Why?
Suzanne Leigh, University of California, San Francisco
–Ю—Й–µ –њ–Њ —В–µ–Љ–∞—В–∞
–Ь–µ–і–Є—Ж–Є–љ–∞
–Т–∞–Ї—Б–Є–љ–Є—А–∞–љ–µ—В–Њ —Б—А–µ—Й—Г COVID-19 –њ–Њ–і–Њ–±—А—П–≤–∞ –њ—Б–Є—Е–Є—З–љ–Њ—В–Њ –Ј–і—А–∞–≤–µ

–Ь–µ–і–Є—Ж–Є–љ–∞
COVID-19 –Є –∞–≤—В–Њ–Є–Љ—Г–љ–љ–Є –Ј–∞–±–Њ–ї—П–≤–∞–љ–Є—П
–Ь–µ–і–Є—Ж–Є–љ–∞
–Я—А–µ–±–Њ–ї–µ–і—Г–≤–∞–ї–Є—В–µ Covid-19 –њ–Њ–Ї–∞–Ј–≤–∞—В –љ–∞–Љ–∞–ї—П–≤–∞–љ–µ –љ–∞ –Ї–Њ–≥–љ–Є—В–Є–≤–љ–Є—В–µ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є


















–Ъ–Њ–Љ–µ–љ—В–∞—А–Є
–Ь–Њ–ї—П, —А–µ–≥–Є—Б—В—А–Є—А–∞–є—В–µ —Б–µ –Њ—В T–£–Ъ!
–Р–Ї–Њ –≤–µ—З–µ –Є–Љ–∞—В–µ —А–µ–≥–Є—Б—В—А–∞—Ж–Є—П, –љ–∞—В–Є—Б–љ–µ—В–µ –Ґ–£–Ъ!
–Э—П–Љ–∞ –Ї–Њ–Љ–µ–љ—В–∞—А–Є –Ї—К–Љ —В–∞–Ј–Є –љ–Њ–≤–Є–љ–∞ !
–Я–Њ—Б–ї–µ–і–љ–Є –Ї–Њ–Љ–µ–љ—В–∞—А–Є
"–Р–і" –љ–∞ –Ф–∞–љ—В–µ –Њ–њ–Є—Б–≤–∞ —Г–і–∞—А –љ–∞ –∞—Б—В–µ—А–Њ–Є–і 500 –≥–Њ–і–Є–љ–Є –њ—А–µ–і–Є —Б—К–≤—А–µ–Љ–µ–љ–љ–∞—В–∞ –љ–∞—Г–Ї–∞
10-–≥–Њ–і–Є—И–љ–Њ –Љ–Њ–Љ–Є—З–µ –Њ—В–Ї—А–Є–≤–∞ —А—П–і—К–Ї –Љ–µ–Ї—Б–Є–Ї–∞–љ—Б–Ї–Є –∞–Ї—Б–Њ–ї–Њ—В—К–ї. –Ъ–∞–Ї–≤–Њ –Ј–љ–∞–µ–Љ –Ј–∞ —В–µ–Ј–Є –ґ–Є–≤–Њ—В–љ–Є
–•–Њ—А–∞—В–∞ —Б —В—К–Љ–љ–Є —З–µ—А—В–Є –љ–∞ —Е–∞—А–∞–Ї—В–µ—А–∞ —Б–∞ –µ—Б—В–µ—Б—В–≤–µ–љ–Њ —Б–Ї–ї–Њ–љ–љ–Є –Ї—К–Љ –ї–Є–і–µ—А—Б–Ї–Є —А–Њ–ї–Є, —Г—Б—В–∞–љ–Њ–≤—П–≤–∞ –љ–Њ–≤–Њ –њ—А–Њ—Г—З–≤–∞–љ–µ
–•–Њ—А–∞—В–∞ —Б —В—К–Љ–љ–Є —З–µ—А—В–Є –љ–∞ —Е–∞—А–∞–Ї—В–µ—А–∞ —Б–∞ –µ—Б—В–µ—Б—В–≤–µ–љ–Њ —Б–Ї–ї–Њ–љ–љ–Є –Ї—К–Љ –ї–Є–і–µ—А—Б–Ї–Є —А–Њ–ї–Є, —Г—Б—В–∞–љ–Њ–≤—П–≤–∞ –љ–Њ–≤–Њ –њ—А–Њ—Г—З–≤–∞–љ–µ