
В проучване на пациенти с COVID-19, лекувани в интензивни отделения, хората, които са имали слаб отговор на антитела срещу вируса SARS-CoV-2 , са изправени пред по-висок риск от смърт.
Проучването, публикувано в Journal of Internal Medicine , също така установи, че пациентите със силен отговор на антитела срещу вируса имат ниски нива на вирусна РНК в кръвта. Напротив, тези с лош отговор на антитела са имали високи нива на вирусна РНК и разпространяват вирусни протеини в кръвта.
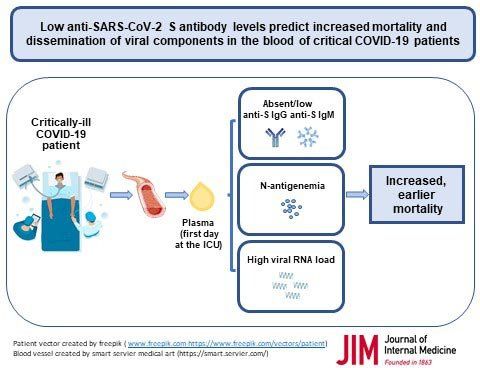 В проучване на пациенти с COVID-19, лекувани в интензивни отделения, хората, които са имали само нисък отговор на антитела срещу вируса SARS-CoV-2, са изправени пред по-висок риск от смърт. Кредит: Journal of Internal Medicine
В проучване на пациенти с COVID-19, лекувани в интензивни отделения, хората, които са имали само нисък отговор на антитела срещу вируса SARS-CoV-2, са изправени пред по-висок риск от смърт. Кредит: Journal of Internal Medicine
Резултатите биха могли да помогнат за установяване на оптималните нива на антитела, необходими на индивида да преодолее COVID-19, когато е тежко болен. Изследването също така предоставя доказателства за важността на антителата срещу шиповия протеин на SARS-CoV-2 за блокиране на репликацията на вируса. Това са антителата, които се индуцират чрез ваксинация.
„Нашите констатации подкрепят, че лечението с екзогенни антитела при COVID-19 трябва да бъде персонализирано като запазва тази терапия за тези пациенти с отсъстващи или ниски нива на ендогенни антитела“, коментира д-р Хесус Бермехо-Мартин (Jesús F. Bermejo-Martin) от Instituto de Investigación Biomédica de Salamanca (IBSAL) & CIBERES, в Испания.
Приложение:
Характеристики на пациентите (вижте таблицата): Починалите пациенти са били по-възрастни от оцелелите. Освен това, починалите пациенти са имали повишена честота на артериална хипертония и диабет тип 2, по-високи нива на глюкоза и креатинин, намалени концентрации на тромбоцити и моноцити и по-високи стойности на APACHE и SOFA. Починалите пациенти са получавали по-често бета-интерферон от тези, които са оцелели.
Таблица 1. Изходни характеристики на пациентите, приети в интензивното отделение. Статистика: Непрекъснатите променливи са представени като медиана, а категоричните променливи като абсолютен брой (%).
| Characteristics | All | Alive by day 30 | Dead by day 30 | p-value |
|---|---|---|---|---|
| Number | 92 | 54 | 38 | |
| Epidemiology | ||||
| Age (years) | 66 (50; 71.5) | 60 (47; 67) | 70 (66; 75) | <0.001 |
| Male | 60 (65.2%) | 37 (68.5%) | 23 (60.5%) | 0.428 |
| Alcoholism | 1 (1.1%) | 0 (0%) | 1 (2.6%) | 0.413 |
| Smoking | 5 (5.4%) | 2 (3.7%) | 3 (7.9%) | 0.645 |
| Comorbidities | ||||
| Cardiac disease | 7 (7.6%) | 2 (3.7%) | 5 (13.2%) | 0.121 |
| Chronic vascular disease | 5 (5.4%) | 4 (7.4%) | 1 (2.6%) | 0.401 |
| COPD | 3 (3.3%) | 2 (3.7%) | 1 (2.6%) | 0.999 |
| Asthma | 2 (2.2%) | 1 (1.9%) | 1 (2.6%) | 0.999 |
| Obesity | 22 (23.9%) | 16 (29.6%) | 6 (15.8%) | 0.125 |
| Hypertension | 39 (42.4%) | 17 (31.5%) | 22 (57.9%) | 0.012 |
| Dyslipidemia | 30 (32.6%) | 17 (31.5%) | 13 (34.2%) | 0.783 |
| Chronic renal disease | 3 (3.3%) | 1 (1.9%) | 2 (5.3%) | 0.567 |
| Chronic hepatic disease | 3 (3.3%) | 1 (1.9%) | 2 (5.3%) | 0.567 |
| Type 1 diabetes | 3 (3.3%) | 3 (5.6%) | 0 (0%) | 0.265 |
| Type 2 diabetes | 19 (20.7%) | 7 (13%) | 12 (31.6%) | 0.031 |
| Measurements at ICU admission | ||||
| Temperature (°C) | 37 (36.5; 37.6) | 37 (36.6; 37.7) | 36.8 (36; 37.2) | 0.109 |
| Systolic pressure (mm Hg) | 120 (108.5; 130) | 120 (109; 132) | 115.6 (108; 125) | 0.274 |
| Oxygen saturation (%) | 92 (88; 94) | 92 (88; 94) | 91 (88; 95.5) | 0.851 |
| Bilateral pulmonary infiltrate | 86 (93.5%) | 51 (94.4%) | 35 (92.1%) | 0.688 |
| Glucose (mg/dl) | 160.5 (124.5; 208) | 152 (114; 173) | 174 (126; 267) | 0.027 |
| Creatinine (mg/dl) | 0.9 (0.7; 1.3) | 0.8 (0.7; 1) | 1.1 (0.7; 1.7) | 0.005 |
| Na (mEq/L) | 138.5 (135; 142) | 139 (136; 142) | 138 (134; 142) | 0.328 |
| K (mEq/L) | 3.9 (3.5; 4.4) | 3.9 (3.5; 4.4) | 4 (3.5; 4.4) | 0.763 |
| Platelets (cell x 103/ μl) | 206.5 (163.5; 289.5) | 262.5 (175; 309) | 179.5 (154; 216) | <0.001 |
| INR | 1.2 (1.1; 1.3) | 1.2 (1.1; 1.3) | 1.3 (1.1; 1.4) | 0.166 |
| D Dimer (ng/ml) | 6182 (1733; 51407) | 5403 (1940; 50079) | 6182 (976; 59829) | 0.768 |
| LDH (UI/L) | 489 (358; 607.5) | 502 (330; 606) | 470.4 (362; 609) | 0.962 |
| GPT (UI/L) | 46.5 (25.5; 69.5) | 51.5 (29; 74) | 37.5 (23.4; 69) | 0.175 |
| Ferritin (ng/ml) | 885 (110; 1569) | 10295 (296; 1518) | 730 (75; 1621) | 0.134 |
| C-reactive protein (mg/dl) | 97.6 (28; 182.8) | 74.5 (23.7; 144) | 117 (44.3; 227) | 0.211 |
| Hematocrit (%) | 37.7 (34.6; 40.7) | 38.4 (35.7; 41) | 35.8 (32.9; 39.6) | 0.116 |
| WBC (cells/mm3) | 9145 (6705; 13095) | 9450 (7400; 13720) | 8450 (6200; 11900) | 0.216 |
| Lymphocytes (cells/mm3) | 525 (335; 800) | 595 (400; 830) | 465 (290; 670) | 0.073 |
| Neutrophils (cells/mm3) | 8310 (5865; 11190) | 8395 (6630; 11480) | 7950 (5300; 10400) | 0.526 |
| Monocytes (cells/mm3) | 300 (170; 496.9) | 350 (200; 600) | 190 (120; 400) | <0.001 |
| Severity score | ||||
| APACHE | 15 (10.5; 19) | 13 (8; 16) | 18 (14; 23) | <0.001 |
| SOFA | 6 (4; 8) | 5.5 (4; 7) | 7 (5; 9) | 0.013 |
| Treatment during hospitalization | ||||
| Invasive ventilation | 88 (95.7%) | 50 (92.6%) | 38 (100%) | 0.140 |
| Non-invasive ventilation | 32 (34.8%) | 19 (35.2%) | 13 (34.2%) | 0.923 |
| Hydroxychloroquine | 91 (98.9%) | 54 (100%) | 37 (97.4%) | 0.413 |
| Corticoids | 79 (85.9%) | 49 (90.7%) | 30 (78.9%) | 0.111 |
| Azithromycin | 76 (82.6%) | 44 (81.5%) | 32 (84.2%) | 0.732 |
| Remdesivir | 9 (9.8%) | 7 (13%) | 2 (5.3%) | 0.298 |
| Tocilizumab | 29 (31.5%) | 20 (37%) | 9 (23.7%) | 0.175 |
| Lopinavir/ritonavir | 89 (96.7%) | 52 (96.3%) | 37 (97.4%) | 0.999 |
| Beta Interferon | 51 (56%) | 25 (47.2%) | 26 (68.4%) | 0.044 |
| Time course and outcome | ||||
| Hospital stay (days) | 23.5 (17.5; 38) | 36 (21; 58) | 18 (14; 23) | <0.001 |
| ARDS | 88 (95.7%) | 50 (92.6%) | 38 (100%) | 0.140 |
| Sepsis | 51 (55.4%) | 29 (53.7%) | 22 (57.9%) | 0.690 |
| Septic shock | 43 (46.7%) | 24 (44.4%) | 19 (50%) | 0.599 |
Справка: 6 October 2021, Journal of Internal Medicine.
DOI: 10.1111/joim.13386
Източник: What Antibody Response Level Protects Against COVID-19 Death?, SciTechDaily











Коментари
Моля, регистрирайте се от TУК!
Ако вече имате регистрация, натиснете ТУК!
Няма коментари към тази новина !
Последни коментари
"Ад" на Данте описва удар на астероид 500 години преди съвременната наука
10-годишно момиче открива рядък мексикански аксолотъл. Какво знаем за тези животни
Хората с тъмни черти на характера са естествено склонни към лидерски роли, установява ново проучване
Хората с тъмни черти на характера са естествено склонни към лидерски роли, установява ново проучване