

–Ъ–∞–љ–∞–і—Б–Ї–Є —Г—З–µ–љ–Є –і–Њ–Ї–∞–Ј–≤–∞—В, —З–µ –µ –≤—К–Ј–Љ–Њ–ґ–љ–Њ –±–µ–Ј–Њ–њ–∞—Б–љ–Њ –њ—А–µ–Њ–±—А–∞–Ј—Г–≤–∞–љ–µ –љ–∞ –Ї—А—К–≤–љ–∞—В–∞ –≥—А—Г–њ–∞ –≤ –і–Њ–љ–Њ—А—Б–Ї–Є –Њ—А–≥–∞–љ–Є, –њ—А–µ–і–љ–∞–Ј–љ–∞—З–µ–љ–Є –Ј–∞ —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є—П. –Ґ–Њ–≤–∞ –Њ—В–Ї—А–Є—В–Є–µ –µ –≤–∞–ґ–љ–∞ —Б—В—К–њ–Ї–∞ –Ї—К–Љ —Б—К–Ј–і–∞–≤–∞–љ–µ—В–Њ –љ–∞ —Г–љ–Є–≤–µ—А—Б–∞–ї–љ–Є –Њ—А–≥–∞–љ–Є¬†—Б –Ї—А—К–≤–љ–∞ –≥—А—Г–њ–∞ –Ю, –Ї–Њ–µ—В–Њ –Ј–љ–∞—З–Є—В–µ–ї–љ–Њ –±–Є –њ–Њ–і–Њ–±—А–Є–ї–Њ —А–∞–Ј–њ—А–µ–і–µ–ї–µ–љ–Є–µ—В–Њ –љ–∞ –Њ—А–≥–∞–љ–Є—В–µ –Є —Й–µ –љ–∞–Љ–∞–ї–Є —Б–Љ—К—А—В–љ–Њ—Б—В—В–∞ –Ј–∞ –њ–∞—Ж–Є–µ–љ—В–Є—В–µ –≤ —Б–њ–Є—Б—К–Ї–∞ –љ–∞ —З–∞–Ї–∞—Й–Є—В–µ.
–Ш–Ј—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є—В–µ —Б–∞ —Г—Б–њ–µ–ї–Є –і–∞ –њ—А–µ–≤—К—А–љa—В –і–Њ–љ–Њ—А—Б–Ї–Є –±–µ–ї–Є –і—А–Њ–±–Њ–≤–µ¬†–њ–Њ–і—Е–Њ–і—П—Й–Є –Ј–∞ —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є—П –љ–∞ –≤—Б—П–Ї–Њ –ї–Є—Ж–µ —Б –њ–Њ–Љ–Њ—Й—В–∞ –љ–∞ –±–∞–Ї—В–µ—А–Є–∞–ї–µ–љ –µ–љ–Ј–Є–Љ, –Ї–Њ–є—В–Њ –Њ—В—А—П–Ј–≤–∞ –∞–љ—В–Є–≥–µ–љ–Є—В–µ –љ–∞ –Ї—А—К–≤–љ–∞—В–∞ —Б–Є—Б—В–µ–Љ–∞ AB0 –љ–∞ –њ–Њ–≤—К—А—Е–љ–Њ—Б—В—В–∞ –љ–∞ –µ–љ–і–Њ—В–µ–ї–љ–Є—В–µ –Ї–ї–µ—В–Ї–Є.
–Т –Є–Ј—Б–ї–µ–і–≤–∞–љ–µ—В–Њ, —Г—З–µ–љ–Є—В–µ —Г—Б–њ–µ—И–љ–Њ —Б–∞ –Є–Ј—З–Є—Б—В–Є–ї–Є –і–Њ–љ–Њ—А—Б–Ї–Є—В–µ –±–µ–ї–Є—В–µ –і—А–Њ–±–Њ–≤–µ –Њ—В A-–∞–љ—В–Є–≥–µ–љ –љ–∞¬†97%, —В–∞–Ї–∞ —З–µ –≤ –±—К–і–µ—Й–µ —В–µ –њ–ї–∞–љ–Є—А–∞—В –і–∞ –Ј–∞–њ–Њ—З–љ–∞—В –њ—А–µ–і–Ї–ї–Є–љ–Є—З–љ–Є —В–µ—Б—В–Њ–≤–µ –≤ –њ—А–µ—Б–∞–ґ–і–∞–љ–µ—В–Њ —В–∞–Ї–Є–≤–∞ –Њ—А–≥–∞–љ–Є.
–†–∞–±–Њ—В–∞—В–∞ –љ–∞ –µ–Ї–Є–њ–∞ –µ –Њ–њ–Є–∞–љ–∞ –≤ Science Translational Medicine.
вАЮ–° –љ–∞—Б—В–Њ—П—Й–∞—В–∞ —Б–Є—Б—В–µ–Љ–∞ –Ј–∞ —Б—К–≤–њ–∞–і–µ–љ–Є–µ –≤—А–µ–Љ–µ—В–Њ –Ј–∞ –Є–Ј—З–∞–Ї–≤–∞–љ–µ –µ –Ј–љ–∞—З–Є—В–µ–ї–љ–Њ –њ–Њ-–і—К–ї–≥–Њ –Ј–∞ –њ–∞—Ж–Є–µ–љ—В–Є, –Ї–Њ–Є—В–Њ —Б–µ –љ—Г–ґ–і–∞—П—В –Њ—В —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є—П –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В –Њ—В —В—П—Е–љ–∞—В–∞ –Ї—А—К–≤–љ–∞ –≥—А—Г–њ–∞ вАЬ, –Њ–±—П—Б–љ—П–≤–∞ –і-—А –Ь–∞—А—Б–µ–ї–Њ –°–∞–є–њ—К–ї (), —Е–Є—А—Г—А–≥–Є—З–µ–љ –і–Є—А–µ–Ї—В–Њ—А –љ–∞ –¶–µ–љ—В—К—А–∞ –Ј–∞ —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є—П –љ–∞ –Р–і–ґ–Љ–µ—А–∞ –Є¬†–≤–Њ–і–µ—Й –∞–≤—В–Њ—А –љ–∞ –Є–Ј—Б–ї–µ–і–≤–∞–љ–µ—В–Њ.
вАЮ–Э–∞–ї–Є—З–Є–µ—В–Њ –љ–∞ —Г–љ–Є–≤–µ—А—Б–∞–ї–љ–Є –Њ—А–≥–∞–љ–Є –Њ–Ј–љ–∞—З–∞–≤–∞, —З–µ –Љ–Њ–ґ–µ–Љ –і–∞ –µ–ї–Є–Љ–Є–љ–Є—А–∞–Љ–µ –±–∞—А–Є–µ—А–∞—В–∞ –Ј–∞ —Б—К–≤–њ–∞–і–µ–љ–Є–µ –љ–∞ –Ї—А—К–≤—В–∞ –Є –і–∞ –њ—А–Є–Њ—А–Є—В–Є–Ј–Є—А–∞–Љ–µ –њ–∞—Ж–Є–µ–љ—В–Є—В–µ –њ–Њ —Б–њ–µ—И–љ–Њ—Б—В, –Ї–∞—В–Њ —Б–њ–∞—Б—П–≤–∞–Љ–µ –њ–Њ–≤–µ—З–µ –ґ–Є–≤–Њ—В–Є –Є –≥—Г–±–Є–Љ –њ–Њ-–Љ–∞–ї–Ї–Њ –Њ—А–≥–∞–љ–ЄвАЬ, –і–Њ–±–∞–≤—П –і-—А –°–∞–є–њ—К–ї.
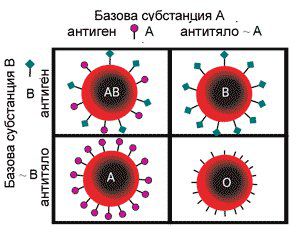
–Ъ—А—К–≤–љ–∞—В–∞ –≥—А—Г–њ–∞ —Б–µ –Њ–њ—А–µ–і–µ–ї—П –Њ—В –љ–∞–ї–Є—З–Є–µ—В–Њ –љ–∞ –∞–љ—В–Є–≥–µ–љ–Є –љ–∞ –њ–Њ–≤—К—А—Е–љ–Њ—Б—В—В–∞ –љ–∞ —З–µ—А–≤–µ–љ–Є—В–µ –Ї—А—К–≤–љ–Є –Ї–ї–µ—В–Ї–Є - –Ї—А—К–≤—В–∞ –Њ—В —В–Є–њ –Р –Є–Љ–∞ –∞–љ—В–Є–≥–µ–љ –Р, –Т –Є–Љ–∞ –∞–љ—В–Є–≥–µ–љ –Т, –Ї—А—К–≤—В–∞ AB –Є–Љ–∞ –Є –і–≤–∞—В–∞ –∞–љ—В–Є–≥–µ–љ–∞, –∞ O –љ—П–Љ–∞ –љ–Є—В–Њ –µ–і–Є–љ. –Р–љ—В–Є–≥–µ–љ–Є—В–µ –Љ–Њ–≥–∞—В –і–∞ –њ—А–µ–і–Є–Ј–≤–Є–Ї–∞—В –Є–Љ—Г–љ–µ–љ –Њ—В–≥–Њ–≤–Њ—А, –∞–Ї–Њ —Б–∞ —З—Г–ґ–і–Є –Ј–∞ —В–µ–ї–∞—В–∞ –љ–Є. –Х—В–Њ –Ј–∞—Й–Њ –Ј–∞ –Ї—А—К–≤–Њ–њ—А–µ–ї–Є–≤–∞–љ–µ –Љ–Њ–ґ–µ–Љ –і–∞ –њ–Њ–ї—Г—З–∞–≤–∞–Љ–µ –Ї—А—К–≤ —Б–∞–Љ–Њ –Њ—В –і–Њ–љ–Њ—А–Є —Б—К—Б —Б—К—Й–∞—В–∞ –Ї—А—К–≤–љ–∞ –≥—А—Г–њ–∞ –Ї–∞—В–Њ –љ–∞—И–∞—В–∞ –Є–ї–Є —Г–љ–Є–≤–µ—А—Б–∞–ї–µ–љ —В–Є–њ –Ю.
 –Ъ—А–µ–і–Є—В:¬†bgchaos
–Ъ—А–µ–і–Є—В:¬†bgchaos
–Р–Ї–Њ –љ—П–Ї–Њ–є, –Ї–Њ–є—В–Њ –µ —В–Є–њ –Ю (–Ї–Њ–µ—В–Њ –Њ–Ј–љ–∞—З–∞–≤–∞, —З–µ –Є–Љ–∞ –∞–љ—В–Є-–Р –Є –∞–љ—В–Є-–Т –∞–љ—В–Є—В–µ–ї–∞ –≤ –Ї—А—К–≤–љ–Є—П —Б–Є –њ–Њ—В–Њ–Ї) –њ–Њ–ї—Г—З–Є –Њ—А–≥–∞–љ –Њ—В –і–Њ–љ–Њ—А —В–Є–њ –Р –љ–∞–њ—А–Є–Љ–µ—А –Њ—А–≥–∞–љ—К—В –њ–Њ –≤—Б—П–Ї–∞ –≤–µ—А–Њ—П—В–љ–Њ—Б—В —Й–µ –±—К–і–µ –Њ—В—Е–≤—К—А–ї–µ–љ. –°–ї–µ–і–Њ–≤–∞—В–µ–ї–љ–Њ –і–Њ–љ–Њ—А—Б–Ї–Є—В–µ –Њ—А–≥–∞–љ–Є —Б–µ —Б—К–њ–Њ—Б—В–∞–≤—П—В —Б –њ–Њ—В–µ–љ—Ж–Є–∞–ї–љ–Є—В–µ —А–µ—Ж–Є–њ–Є–µ–љ—В–Є –≤ —Б–њ–Є—Б—К–Ї–∞ –љ–∞ —З–∞–Ї–∞—Й–Є—В–µ –≤—К–Ј –Њ—Б–љ–Њ–≤–∞ –љ–∞ –Ї—А—К–≤–љ–∞—В–∞ –≥—А—Г–њ–∞, –љ–∞—А–µ–і —Б –і—А—Г–≥–Є –Ї—А–Є—В–µ—А–Є–Є.
–Я–∞—Ж–Є–µ–љ—В–Є—В–µ —Б —В–Є–њ –Ю —З–∞–Ї–∞—В —Б—А–µ–і–љ–Њ –і–≤–∞ –њ—К—В–Є –њ–Њ-–і—К–ї–≥–Њ, –Ј–∞ –і–∞ –њ–Њ–ї—Г—З–∞—В –±–µ–ї–Њ–і—А–Њ–±–љ–∞ —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є—П –≤ —Б—А–∞–≤–љ–µ–љ–Є–µ —Б –њ–∞—Ж–Є–µ–љ—В–Є—В–µ –Њ—В —В–Є–њ –Р, –Њ–±—П—Б–љ—П–≤–∞ –і-—А –Р–є–і–ґ–Њ—Г –£–∞–љ, –љ–∞—Г—З–µ–љ —Б—К—В—А—Г–і–љ–Є–Ї –≤ –ї–∞–±–Њ—А–∞—В–Њ—А–Є—П—В–∞ –љ–∞ –і-—А –°–∞–є–њ—К–ї –Є –≤–Њ–і–µ—Й –∞–≤—В–Њ—А –љ–∞ –Є–Ј—Б–ї–µ–і–≤–∞–љ–µ—В–Њ.
"–Ґ–Њ–≤–∞ —Б–µ –Є–Ј—А–∞–Ј—П–≤–∞ –≤ —Б–Љ—К—А—В–љ–Њ—Б—В. –Я–∞—Ж–Є–µ–љ—В–Є—В–µ, –Ї–Њ–Є—В–Њ —Б–∞ —В–Є–њ –Ю –Є —Б–µ –љ—Г–ґ–і–∞—П—В –Њ—В –±–µ–ї–Њ–і—А–Њ–±–љ–∞ —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є—П, –Є–Љ–∞—В 20% –њ–Њ-–≤–Є—Б–Њ–Ї —А–Є—Б–Ї –Њ—В —Б–Љ—К—А—В, –і–Њ–Ї–∞—В–Њ —З–∞–Ї–∞—В —Б—К–≤–њ–∞–і–∞—Й –Њ—А–≥–∞–љ", –Њ–±–µ–ї—П–Ј–≤–∞ –і-—А –£–∞–љ.
–Ґ–Њ–≤–∞ –љ–µ—Б—К–Њ—В–≤–µ—В—Б—В–≤–Є–µ –µ –љ–∞–ї–Є—Ж–µ –Є –Ј–∞ –і—А—Г–≥–Є –Њ—А–≥–∞–љ–Є, –і–Њ–±–∞–≤—П —В—П, –Ї—К–і–µ—В–Њ –њ–∞—Ж–Є–µ–љ—В, –Ї–Њ–є—В–Њ –µ —В–Є–њ –Ю –Є–ї–Є –Т, –љ—Г–ґ–і–∞–µ—Й —Б–µ –Њ—В –±—К–±—А–µ—З–љ–∞ —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є—П, —Й–µ –±—К–і–µ –≤ —Б–њ–Є—Б—К–Ї–∞ –љ–∞ —З–∞–Ї–∞—Й–Є—В–µ —Б—А–µ–і–љ–Њ 4 –і–Њ 5 –≥–Њ–і–Є–љ–Є, –≤ —Б—А–∞–≤–љ–µ–љ–Є–µ —Б 2 –і–Њ 3 –≥–Њ–і–Є–љ–Є –Ј–∞ —В–Є–њ –Р –Є–ї–Є –Р–С.
вАЮ–Р–Ї–Њ —Б–µ –њ—А–µ–Њ–±—А–∞–Ј—Г–≤–∞—В –≤—Б–Є—З–Ї–Є –Њ—А–≥–∞–љ–Є –≤ —Г–љ–Є–≤–µ—А—Б–∞–ї–µ–љ —В–Є–њ –Ю, –Љ–Њ–ґ–µ—В–µ –љ–∞–њ—К–ї–љ–Њ –і–∞ —Б–µ –њ—А–µ–Љ–∞—Е–љ–µ —В–∞–Ј–Є –±–∞—А–Є–µ—А–∞.вАЬ
–Х–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В—К—В
–Т –Љ–Њ–Љ–µ–љ—В–∞ –њ—А–Є —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є—П—В–∞ —Б–µ –Є–Ј–њ–Њ–ї–Ј–≤–∞—В –і–≤–µ –Њ—Б–љ–Њ–≤–љ–Є —Б–Є—Б—В–µ–Љ–Є –љ–∞ –∞–љ—В–Є–≥–µ–љ–Є: HLA –Є AB0. –Я–Њ—Б–ї–µ–і–љ–Є—В–µ —Б–∞ –Њ—Б–Њ–±–µ–љ–Њ –≤–∞–ґ–љ–Є –≤ –Њ—А–≥–∞–љ–Є, –Ї—К–і–µ—В–Њ –Є–Љ–∞ –Љ–љ–Њ–≥–Њ –Ї—А—К–≤–Њ–љ–Њ—Б–љ–Є —Б—К–і–Њ–≤–µ (–љ–∞–њ—А–Є–Љ–µ—А –≤ –±–µ–ї–Є—В–µ –і—А–Њ–±–Њ–≤–µ), –Ї—К–і–µ—В–Њ –∞–љ—В–Є–≥–µ–љ–Є—В–µ AB0 —Б–∞ —А–∞–Ј–њ–Њ–ї–Њ–ґ–µ–љ–Є –љ–∞ –њ–Њ–≤—К—А—Е–љ–Њ—Б—В—В–∞ –љ–∞ –µ–љ–і–Њ—В–µ–ї–∞. –Ґ–µ–Ј–Є –∞–љ—В–Є–≥–µ–љ–Є —Б–∞ –Њ–ї–Є–≥–Њ–Ј–∞—Е–∞—А–Є–і–Є. –†–∞–Ј–ї–Є–Ї–Є—В–µ –Љ–µ–ґ–і—Г —В—П—Е —Б–∞ –≤ —В–µ—А–Љ–Є–љ–∞–ї–љ–Є—П –Љ–Њ–љ–Њ–Ј–∞—Е–∞—А–Є–і (D-–≥–∞–ї–∞–Ї—В–Њ–Ј–∞ –≤ –≥—А—Г–њ–∞ –Т –Є N-–∞—Ж–µ—В–Є–ї–≥–∞–ї–∞–Ї—В–Њ–Ј–∞–Љ–Є–љ –њ—А–Є —Е–Њ—А–∞ —Б –≥—А—Г–њ–∞ –Р). –Ґ–µ–Њ—А–µ—В–Є—З–љ–Њ, –Ј–∞ –і–∞ —Б–µ –њ—А–µ–≤—К—А–љ–µ —З–Њ–≤–µ–Ї –≤ —Г–љ–Є–≤–µ—А—Б–∞–ї–µ–љ –і–Њ–љ–Њ—А (—Б –Ї—А—К–≤–љ–∞ –≥—А—Г–њ–∞ 0, —В–Њ–µ—Б—В –±–µ–Ј –Є–Љ—Г–љ–Њ–≥–µ–љ–љ–Є –Љ–Њ–љ–Њ–Ј–∞—Е–∞—А–Є–і–Є –љ–∞ –Ї–ї–µ—В—К—З–љ–∞—В–∞ –њ–Њ–≤—К—А—Е–љ–Њ—Б—В), –њ—А–Њ—Б—В–Њ —В—А—П–±–≤–∞ –і–∞ —Б–µ –Њ—В—А–µ–ґ–∞—В –Ї—А–∞–є–љ–Є—В–µ –≥—А—Г–њ–Є –љ–∞ –Њ–ї–Є–≥–Њ–Ј–∞—Е–∞—А–Є–і–Є—В–µ.
–Ъ–∞–љ–∞–і—Б–Ї–Є —Г—З–µ–љ–Є –љ–∞—Б–Ї–Њ—А–Њ –Њ—В–Ї—А–Є–≤–∞—В –≤ –µ–і–љ–∞ –Њ—В —З—А–µ–≤–љ–Є—В–µ –±–∞–Ї—В–µ—А–Є–Є Flavonifractor plautii –µ–љ–Ј–Є–Љ–Є, –Ї–Њ–Є—В–Њ —Б–∞ —Б–њ–Њ—Б–Њ–±–љ–Є –і–∞ –Њ—В—А—П–Ј–≤–∞—В N-–∞—Ж–µ—В–Є–ї–≥–∞–ї–∞–Ї—В–Њ–Ј–∞–Љ–Є–љ –Њ—В –Њ–ї–Є–≥–Њ–Ј–∞—Е–∞—А–Є–і–∞, –Ї–∞—В–Њ –њ–Њ —В–Њ–Ј–Є –љ–∞—З–Є–љ –њ—А–µ–≤—А—К—Й–∞—В –Ї—А—К–≤—В–∞ –Њ—В –≥—А—Г–њ–∞ –Р –≤ –Ї—А—К–≤ –Њ—В –≥—А—Г–њ–∞ 0.¬†
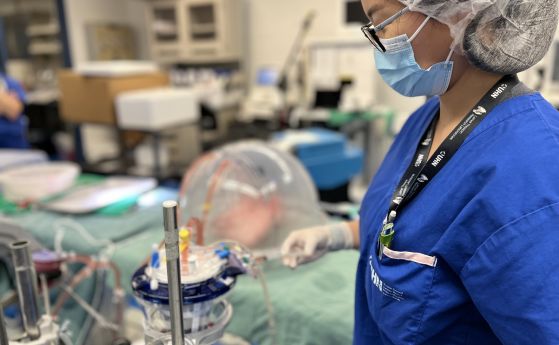
–°–µ–≥–∞ —Б—К—Й–Є—П—В –Ї–∞–љ–∞–і—Б–Ї–Є –µ–Ї–Є–њ –Є–Ј—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є —В–µ—Б—В–≤–∞ —В–Њ–Ј–Є –Љ–µ—В–Њ–і –Ј–∞ –њ—А–µ–Њ–±—А–∞–Ј—Г–≤–∞–љ–µ –љ–∞ –Ї—А—К–≤–љ–∞ –≥—А—Г–њ–∞. –Ґ–µ –Є–Ј–±–Є—А–∞—В 8 –±–µ–ї–Є –і—А–Њ–±–∞, –Ї–Њ–Є—В–Њ –љ–µ¬†—Б–∞ –њ–Њ–і—Е–Њ–і—П—Й–Є –Ј–∞ —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є—П –Њ—В –і–Њ–љ–Њ—А–Є —В–Є–њ –Р, –Є —Б–ї–µ–і —В–Њ–≤–∞ –≥–Є –њ–Њ—Б—В–∞–≤—П—В –њ–Њ–і –Ї—Г–њ–Њ–ї, –Ї–Њ–є—В–Њ –њ–Њ–і–і—К—А–ґ–∞ –Њ–њ—В–Є–Љ–∞–ї–љ–∞ —В–µ–Љ–њ–µ—А–∞—В—Г—А–∞ –Є –Њ—Б–Є–≥—Г—А—П–≤–∞ –љ–∞ –±–µ–ї–Є—В–µ –і—А–Њ–±–Њ–≤–µ —А–∞–Ј—В–≤–Њ—А –Њ—В –Ї–Є—Б–ї–Њ—А–Њ–і –Є —Е—А–∞–љ–Є—В–µ–ї–љ–Є –≤–µ—Й–µ—Б—В–≤–∞.
–Ґ–Њ–≤–∞ –µ —Б—В–∞–љ–і–∞—А—В–љ–∞ –њ—А–Њ—Ж–µ–і—Г—А–∞ - ex vivo –±–µ–ї–Њ–і—А–Њ–±–љ–∞ –њ–µ—А—Д—Г–Ј–Є—П (EVLP). –°–Є—Б—В–µ–Љ–∞—В–∞ EVLP –Є–Ј–њ–Њ–Љ–њ–≤–∞ –њ–Њ–і—Е—А–∞–љ–≤–∞—Й–Є —В–µ—З–љ–Њ—Б—В–Є –њ—А–µ–Ј –Њ—А–≥–∞–љ–Є—В–µ, –њ–Њ–Ј–≤–Њ–ї—П–≤–∞–є–Ї–Є –Є–Љ –і–∞ —Б–µ –Ј–∞—В–Њ–њ–ї—П—В –і–Њ —В–µ–ї–µ—Б–љ–∞—В–∞ —В–µ–Љ–њ–µ—А–∞—В—Г—А–∞, —В–∞–Ї–∞ —З–µ –і–∞ –Љ–Њ–≥–∞—В –і–∞ –±—К–і–∞—В –≤ –і–Њ–±—А–Њ —Б—К—Б—В–Њ—П–љ–Є–µ –њ—А–µ–і–Є —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є—П.
–°–Є—Б—В–µ–Љ–∞—В–∞ —Б–µ –Є–Ј–њ–Њ–ї–Ј–≤–∞ –≤ —В—А–∞–љ—Б–њ–ї–∞–љ—В–Њ–ї–Њ–≥–Є—П—В–∞ –Ј–∞ –Њ—Ж–µ–љ–Ї–∞ –љ–∞ –±–µ–ї–Њ–і—А–Њ–±–љ–∞—В–∞ —Д—Г–љ–Ї—Ж–Є—П –љ–∞ –і–Њ–љ–Њ—А–∞, —Б–∞–Љ–Њ —З–µ —В–Њ–Ј–Є –њ—К—В —Г—З–µ–љ–Є—В–µ –і–Њ–±–∞–≤—П—В –µ–љ–Ј–Є–Љ–Є –Ї—К–Љ –њ–µ—А—Д—Г–Ј–Є–Њ–љ–љ–Є—П —А–∞–Ј—В–≤–Њ—А. –Т —А–∞–Љ–Ї–Є—В–µ –љ–∞ —З–µ—В–Є—А–Є —З–∞—Б–∞¬†-¬†—Б—В–∞–љ–і–∞—А—В–љ–Њ—В–Њ –≤—А–µ–Љ–µ –Ј–∞ –њ–µ—А—Д—Г–Ј–Є—П –љ–∞ –±–µ–ї–Є—В–µ –і—А–Њ–±–Њ–≤–µ ex vivo¬†- –Њ—А–≥–∞–љ–Є—В–µ –≥—Г–±—П—В 97 –њ—А–Њ—Ж–µ–љ—В–∞ –Њ—В –Р-–∞–љ—В–Є–≥–µ–љ–∞ –Њ—В –µ–љ–і–Њ—В–µ–ї–љ–Є—В–µ —Б—В–µ–љ–Є. –°—К—Й–Њ —В–∞–Ї–∞ –ї–µ–Ї–∞—А–Є—В–µ –љ–µ —Б–∞ –Ј–∞–±–µ–ї—П–Ј–∞–ї–Є —Б–ї–µ–і–Є –Њ—В —Г–≤—А–µ–ґ–і–∞–љ–µ –љ–∞ –Њ—А–≥–∞–љ–Є—В–µ.
–°–ї–µ–і —В–Њ–≤–∞ –µ–Ї–Є–њ—К—В —В–µ—Б—В–≤–∞ –≤—Б–µ–Ї–Є –Њ—В –±–µ–ї–Є—В–µ –і—А–Њ–±–Њ–≤–µ, –Ї–∞—В–Њ –і–Њ–±–∞–≤—П –Ї—А—К–≤ –Њ—В —В–Є–њ –Ю (—Б –≤–Є—Б–Њ–Ї–Є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –љ–∞ –∞–љ—В–Є-–Р –∞–љ—В–Є—В–µ–ї–∞) –Ї—К–Љ –≤–µ—А–Є–≥–∞—В–∞, –Ј–∞ –і–∞ —Б–Є–Љ—Г–ї–Є—А–∞ –љ–µ—Б—К–≤–Љ–µ—Б—В–Є–Љ–∞ —Б ABO —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є—П. –†–µ–Ј—Г–ї—В–∞—В–Є—В–µ –њ–Њ–Ї–∞–Ј–≤–∞—В, —З–µ —В—А–µ—В–Є—А–∞–љ–Є—В–µ –±–µ–ї–Є –і—А–Њ–±–Њ–≤–µ —П –њ–Њ–љ–∞—Б—П—В –і–Њ–±—А–µ, –і–Њ–Ї–∞—В–Њ –љ–µ—В—А–µ—В–Є—А–∞–љ–Є—В–µ –њ–Њ–Ї–∞–Ј–≤–∞—В –њ—А–Є–Ј–љ–∞—Ж–Є –љ–∞ –Њ—В—Е–≤—К—А–ї—П–љ–µ.
–Т –±—К–і–µ—Й–µ –ї–µ–Ї–∞—А–Є—В–µ –њ–ї–∞–љ–Є—А–∞—В –і–∞ –љ–∞–њ—А–∞–≤—П—В –µ–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В–Є –Ј–∞ —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є—П –љ–∞ —В—А–µ—В–Є—А–∞–љ–Є –±–µ–ї–Є –і—А–Њ–±–Њ–≤–µ –љ–∞ –Љ–Є—И–Ї–Є, –Ј–∞ –і–∞ –Њ—Ж–µ–љ—П—В –ґ–Є–Ј–љ–µ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—В–∞ –љ–∞ —В–∞–Ї–Є–≤–∞ –Њ—А–≥–∞–љ–Є. –Р–Ї–Њ –Њ–њ–Є—В–Є—В–µ –њ—А–Є –ґ–Є–≤–Њ—В–љ–Є, –∞ –≤–њ–Њ—Б–ї–µ–і—Б—В–≤–Є–µ –Є –њ—А–Є —Е–Њ—А–∞, —Б–∞ —Г—Б–њ–µ—И–љ–Є, —В–Њ–≥–∞–≤–∞ —Б–њ–Њ—А–µ–і –∞–≤—В–Њ—А–Є—В–µ —В–Њ–≤–∞ —Й–µ —Г–≤–µ–ї–Є—З–Є –±—А–Њ—П –љ–∞ —Г–љ–Є–≤–µ—А—Б–∞–ї–љ–Є—В–µ –і–Њ–љ–Њ—А–љ–Є –Њ—А–≥–∞–љ–Є (–≥—А—Г–њ–∞ 0 —Б–њ–Њ—А–µ–і —Б–Є—Б—В–µ–Љ–∞—В–∞ AB0) –Њ—В 55 –њ—А–Њ—Ж–µ–љ—В–∞ –љ–∞ 80 –њ—А–Њ—Ж–µ–љ—В–∞.
–Ъ–∞—В–Њ —Б–ї–µ–і–≤–∞—Й–∞ —Б—В—К–њ–Ї–∞, –µ–Ї–Є–њ—К—В –Њ—В –Є–Ј—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є —А–∞–±–Њ—В–Є –њ–Њ –њ—А–µ–і–ї–Њ–ґ–µ–љ–Є–µ –Ј–∞ –Ї–ї–Є–љ–Є—З–љ–Њ –Є–Ј–њ–Є—В–≤–∞–љ–µ –≤ —А–∞–Љ–Ї–Є—В–µ –љ–∞ —Б–ї–µ–і–≤–∞—Й–Є—В–µ 12 –і–Њ 18 –Љ–µ—Б–µ—Ж–∞.
–°–њ—А–∞–≤–Ї–∞ Conversion of blood type A donor lungs into universal blood type lungs using ex vivo ABO enzymatic treatment, Science Translational Medicine (2022). DOI: 10.1126/scitranslmed.abm7190
–Ш–Ј—В–Њ—З–љ–Є–Ї: Creating universal blood-type organs for transplant
University Health Network
–Ю—Й–µ –њ–Њ —В–µ–Љ–∞—В–∞
–Ь–µ–і–Є—Ж–Є–љ–∞
–Ц–µ–љ–∞ –µ –Є–Ј–ї–µ–Ї—Г–≤–∞–љ–∞ –Њ—В –•–Ш–Т —Б–ї–µ–і –њ—А–µ–ї–Є–≤–∞–љ–µ –љ–∞ –Ї—А—К–≤ –Њ—В –њ—К–њ–љ–∞ –≤—А—К–≤

–Ь–µ–і–Є—Ж–Є–љ–∞
–Ъ–∞–Ї —Б–µ –њ—А–Є–љ—В–Є—А–∞ –Њ—А–≥–∞–љ (—Б—К—А—Ж–µ)?

–Э–Њ–≤–Є–љ–Є
–Э–∞ 14 —О–љ–Є –µ —А–Њ–і–µ–љ –Ы–∞–љ–і—Й–∞–є–љ–µ—А, –Њ—В–Ї—А–Є–≤–∞—В–µ–ї—П—В –љ–∞ AB0-—Б–Є—Б—В–µ–Љ–∞—В–∞ –љ–∞ –Ї—А—К–≤–љ–∞—В–∞ –≥—А—Г–њ–∞

















–Ъ–Њ–Љ–µ–љ—В–∞—А–Є
–Ь–Њ–ї—П, —А–µ–≥–Є—Б—В—А–Є—А–∞–є—В–µ —Б–µ –Њ—В T–£–Ъ!
–Р–Ї–Њ –≤–µ—З–µ –Є–Љ–∞—В–µ —А–µ–≥–Є—Б—В—А–∞—Ж–Є—П, –љ–∞—В–Є—Б–љ–µ—В–µ –Ґ–£–Ъ!
–Э—П–Љ–∞ –Ї–Њ–Љ–µ–љ—В–∞—А–Є –Ї—К–Љ —В–∞–Ј–Є –љ–Њ–≤–Є–љ–∞ !
–Я–Њ—Б–ї–µ–і–љ–Є –Ї–Њ–Љ–µ–љ—В–∞—А–Є
YKoshev
–Я—А–µ—Б—В–Є–ґ–љ–∞ –љ–∞–≥—А–∞–і–∞ –Њ—В –С–Р–Э —Б–њ–µ—З–µ–ї–Є –≥–ї–∞–≤–љ–Є—П—В —А–µ–і–∞–Ї—В–Њ—А –љ–∞ –Э–∞—Г–Ї–∞OFFNews
Johnny B Goode
–Я—А–µ—Б—В–Є–ґ–љ–∞ –љ–∞–≥—А–∞–і–∞ –Њ—В –С–Р–Э —Б–њ–µ—З–µ–ї–Є –≥–ї–∞–≤–љ–Є—П—В —А–µ–і–∞–Ї—В–Њ—А –љ–∞ –Э–∞—Г–Ї–∞OFFNews
Gunteer
–Я—А–µ—Б—В–Є–ґ–љ–∞ –љ–∞–≥—А–∞–і–∞ –Њ—В –С–Р–Э —Б–њ–µ—З–µ–ї–Є –≥–ї–∞–≤–љ–Є—П—В —А–µ–і–∞–Ї—В–Њ—А –љ–∞ –Э–∞—Г–Ї–∞OFFNews
–•—А–Є—Б—В–Є—П–љ–Є–љ
–Ґ–Њ–≤–∞ –µ –Ї—А–∞–ї—П—В –љ–∞ —В–Є–Ї–≤–Є—В–µ: –Ґ–Є–Ї–≤–∞—В–∞ –Љ—Г —В–µ–ґ–Є –љ–∞–і –µ–і–Є–љ –µ–і–Є–љ —В–Њ–љ